人工透析と糖尿病
人工透析と糖尿病の関係性についてまとめるとともに、腎臓の働きや主な疾患、治療方法、と透析治療を開始するタイミングについて説明しています。透析治療について情報を集めている方は、ぜひ参考にしてください。
人工透析が必要になる原因
私たちが生きていく上で腎臓は欠かせない役割を担っている臓器の1つです。腎臓の機能が低下して役割を果たせなくなった場合、人工透析をしなければなりません。
慢性腎臓病と呼ばれる状態になると、いずれ人工透析が必要となります。慢性腎臓病になってしまう原因にはさまざまなものがありますが、代表的なものに以下の3つが挙げられます。
- 糖尿病
糖尿病にかかって血糖値が高い状態が続くと、腎臓にある糸球体という部位が傷ついて機能低下を招きます。糖尿病が原因で起こる「糖尿病性腎症」という合併症によって透析治療を始める方は多く見られ、その割合は透析を受けている患者のうち39.1%が占めています。 - 高血圧
高血圧の状態が続くことによって、動脈が硬くなってしまう動脈硬化のリスクが高まります。腎臓においても同様で、動脈硬化で血管の内側がもっと狭くなり、血液がしっかりと行き渡らず腎機能低下を招きやすくなるのです。 - 慢性腎炎
慢性腎炎は、糸球体をメインに慢性的な炎症が見られる病気のことを指します。 腎臓の機能が低下すると、蛋白尿や血尿などの症状が少なくとも1年以上継続します。尿蛋白が1日10g以上続く場合は、10年のうちに約30%の方が慢性腎不全に移行していくため、十分注意しなければなりません。 - エリアで選ぶ
- 新宿・渋谷
- 新宿・渋谷周辺で夜間透析があり、駅から近いクリニックは?
- 渋谷笹塚HDクリニックの
おすすめポイント - エリアで選ぶ
- 新橋・品川
- 新橋・品川周辺で夜間透析があり、駅から近いクリニックは?
- 品川腎クリニックの
おすすめポイント - エリアで選ぶ
- 赤羽
- 赤羽周辺で夜間透析があり、駅から近いクリニックは?
- 望星赤羽クリニックの
おすすめポイント - エリアで選ぶ
- 池袋
- 池袋駅周辺で夜間透析があり、駅から近いクリニックは?
- 新線池袋クリニックの
おすすめポイント
参照元:医療法人社団誠仁会みはま病院公式HP
(https://www.seijinkai.jp/mihama/department/dialysis/genin/)
腎臓が悪くなるとどうなるか?
腎臓の働きが低下して血液をろ過する機能が悪化してしまうと、身体に不要な老廃物や水分を蓄積しやすくなります。腎機能の低下が3ヶ月以上続いている状態を慢性腎臓病と呼びますが、そのまま放置してしまうと尿毒症という状態に陥ってしまうのです。
腎臓にある糸球体のろ過機能が正常時の30 %以下まで低下して、働きが低下した状態を腎不全と呼びます。腎不全は、急激に腎臓の機能低下する急性腎不全と、自覚症状がないまま長い年月をかけて徐々に低下する慢性腎不全の2種類あるのが特徴です。急性であれば適切に治療で回復する可能性がありますが、慢性の場合、機能回復が困難なケースが多いです。
腎不全の末期の状態である尿毒症になってしまうと、倦怠感や食欲低下、吐き気、頭痛、むくみ、高血圧、貧血等の症状が見られるようになります。
重篤な状態に陥ると、全身のけいれんやせん妄などの症状が見られたり、呼吸困難を起こしたりするなど命に関わる状況になるケースもあります。
命を守るためにも、早めに透析治療などを行って血液を浄化する必要があるのです。
腎臓の働き
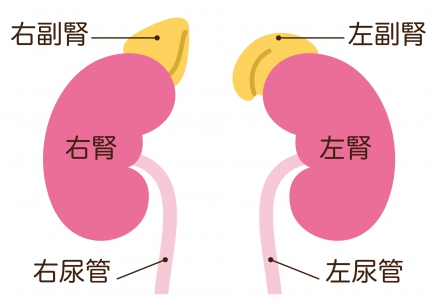
画像引用元:医療法人社団誠仁会みはま病院公式HP
(https://www.seijinkai.jp/mihama/department/dialysis/6_610b917983191/)
老廃物を体外に排出
腎臓は、血液をろ過して体内に不要な水分や毒素、老廃物などを尿として体外に出す役割を持ちます。
尿を生成するのは、腎臓にある糸球体と尿細管という部位です。
健康な成人の体内では、1日およそ150~180リットルもの尿のもとが作られているのです。尿細管を通る過程で、体に必要なタンパク質やミネラルを回収して体内に戻すため、尿として排泄されるのは原尿の1%(およそ1.5リットル)だとされています。
電解質や体内の水分量をコントロール
腎臓では、体内の水分量やミネラルの濃度をコントロールする働きを備えていることも特徴です。腎臓の機能が低下してしまうとバランスを保てなくなるため、心不全や高血圧などが見られるケースもあるのです。
ホルモン生成に関与
腎臓では、赤血球を増やすために必要なエリスロポエチンというホルモンや、血圧を調整するレニンと呼ばれるホルモン生成にも関与しています。
このようなホルモンが分泌されるため、私たちは貧血をにならずに済んだり、血圧をコントロールできたりするのです。また、腎臓の尿細管と呼ばれる部位では、食物から吸収したビタミンDを「活性化ビタミンD」と呼ばれる成分に変化させる働きも担っています。これによってカルシウムの吸収を促し、丈夫な骨の生成に繋がります。
加齢と腎臓
年を重ねると腎機能が低下し、多尿や頻尿などの症状が見られるようになります。原尿を再吸収する役割を持つ尿細管の細胞膜が厚くなるなどの形態的な変化も見られるようになるのです。毛細血管にも動脈硬化が生じるケースが多いとされています。
主な腎臓疾患とは
腎臓の病気と一口に言っても、さまざまな種類があります。ここでは、主な腎臓疾患とその特徴などについて説明していきます。
糖尿病性腎症
糖尿病による合併症の1つである糖尿病性腎症は、高血糖により腎臓のろ過機能が低下してしまう病気のことです。透析を受けている方のうち、原因疾患で最も多いのが特徴だと言われています。
慢性糸球体腎炎
腎臓のろ過装置だと言われている糸球体が慢性的な炎症を起こす病気のことを言います。腎臓の機能低下が見られ、1年以上持続的に蛋白尿や血尿が現れるようになるのが特徴です。透析を導入される方の原因疾患として、糖尿病性腎症の次に多いとされています。
腎硬化症
長期にわたって高血圧の状態が続くことが原因で腎臓の血管に動脈硬化が生じ、徐々に腎機能の低下が見られる病気のことを言います。進行すると腎臓が萎縮して硬くなり、腎不全の状態になります。高齢者に多い疾患という点も特徴です。
ネフローゼ症候群
尿の中に大量のたんぱくが排出されることによって、血中のたんぱく質が減ってしまい全身がむくんでしまう病気のことを言います。
慢性腎臓病の治療方法
慢性腎臓病の具体的な治療方法について説明します。治療は、疾患の程度や症状、年齢、合併所の有無によっても異なるため、不明点や心配なことがある方は主治医にしっかりと確認することが大切です。
食事療法
食事療法は、低たんぱく食を基本にしながら、各ステージに応じて調整や変更をしながら実施します。塩分制限や適切に水分を摂取することも重要です。
これらは原疾患や年齢、合併症の有無などによって異なってきますので、医師や管理栄養士などから適切な指導を受けて実施することになります。
薬物療法
薬物療法を行って、血糖値や血圧をコントロールしていきます。糖尿病性腎症が進行して腎臓の機能が低下した場合、血糖をコントロールする薬は副作用の面から使用できなくなる可能性があるため、インスリン療法を併用するケースもあります。
透析治療
透析とは、機能が低下した腎臓の代わりに体内から老廃物や余分な水分を取り除いて、血液をきれいにする治療法のことです。透析治療には「血液透析」と「腹膜透析」の2種類があります。
それぞれの治療の特徴や違いをしっかりと把握して、主治医と話し合ったうえで、ライフスタイルや病状に合った治療法を選ぶようにしましょう。
腎臓移植
腎移植は、ほかの人の腎臓を体内に移植することによって機能回復を目指す治療法です。末期腎不全の状態の方にとって、唯一の根治療法とされています。脳死や心停止した方から腎臓を提供される献腎移植と、親族から提供される生体腎移植と2つの種類があるのが特徴です。
腎移植では、透析治療や腎不全の合併症から解放されるだけではなく、食事制限が緩やかになったり、妊娠・出産を目指せたりするなどのメリットが期待できます。その一方で、移植した腎臓の働きが悪くなることもあり、再び透析を受ける必要があったり、拒絶反応を防ぐために免疫抑制剤を服用し続けなければいけなかったりするデメリットが挙げられます。
ドナーがいることで成り立つ治療法であり、提供された腎臓との相性についても考慮しなければならないため気軽に受けられる治療ではない点も特徴として挙げられます。
糖尿病と腎臓
ここでは、糖尿病と腎臓の関係性について説明していきます。
糖尿病は血管障害の1つ
糖質は、私たちの体にとって欠かせない栄養素であり大切なエネルギー源です。
しかし、体内で処理しきれないほどの糖分にさらされると、糖が変化していきます。糖には不思議な性質があり、例えばカットしたリンゴをそのまま置いておくと茶色に変色します。これは糖が酸化して変性したからだと言われているのです。
人の体内では、たんぱく質と脂質が結びついて糖化蛋白質が形成されると、血管やさまざまな部位に悪影響を与えてしまうのです。
糖尿病を発症すると、腎臓にも影響が出てきます。合併症の1つである糖尿病性腎症は、2019年に透析を導入した方の原疾患で最も多く、今後さらに増加することが考えられます。糖尿病に罹患しても蛋白尿が見られるようになるまで長い期間がかかると言われていますが、出るようになると2~3年ほどで末期腎不全の状態に陥ってしまいます。
参照元:わが国の慢性透析療法の現況pdf
(https://docs.jsdt.or.jp/overview/file/2019/pdf/03.pdf)
透析を開始するタイミング
慢性腎不全と呼ばれる状態は、自覚症状がないまま少しずつ進行していきます。腎不全と呼ばれる状態になると、管理や治療を行っても機能低下が止まらず、そのままの状態では生命を維持する機能を保てなくなるのです。透析治療を開始する時期は年齢や血液データ、原疾患などを考慮して総合的に判断します。
保存的な治療を行っても改善されない慢性腎機能障害、臨床症状、日常生活における障害の程度など、以下の表I~IIIについての合計点数が60点以上となった場合に導入の適応となっています。
II 腎機能
III 日常生活障害度
参照元:東邦大学医療センター
(https://www.lab.toho-u.ac.jp/med/omori/neph/patient/kidney_disease/dialysis.html)
東京の人工透析クリニック
人工透析は日々の生活の中で、継続して治療を行う必要があります。
日々の生活の中でなるべくストレスの無いよう、上手に治療と付き合っていかなければなりません。
このサイトでは、東京都内の人工透析クリニック156院を調査しました。
仕事終わりに通院できるように駅から近く、夜間透析が受けられるクリニックを確認しておきましょう。
Googleで「人工透析 東京」と検索した際に出てきた、156院の人工透析クリニックを調査。その中で新宿・渋谷区内にあり、最寄り駅から徒歩1分圏内にある6院を選出。6院の中でも、夜間透析の最終開始受付時間がもっとも遅く、Googleの口コミ評価が高い(4.0以上)「渋谷笹塚HDクリニック」を紹介します。(2023年7月20日調査時点)
人工透析の最終受付時間は18:30と、都内でも夜遅くまで対応。月・水・金は、23:00まで夜間透析を受けられます。他の医療施設との医療連携もしており、合併症対策として栄養指導やフットケアにも注力。場所は京王線の笹塚駅から徒歩1分。新宿・渋谷近辺に勤めている人でも、無理なく通うことができるクリニックです。
渋谷笹塚HDクリニックの医院情報
| 所在地 | 東京都渋谷区笹塚1-30-3 ビラージュ笹塚Ⅲ 4F |
|---|---|
| アクセス | 京王線「笹塚駅」より徒歩1分 |
| 透析時間 | (月・水・金)8:30~14:30、14:00~23:00 (火・木・土)8:30~14:30 |
| 休診日 | 日曜 |
| 電話番号 | 0120-051-137(フリーダイヤル)、03-5738-1501 |
Googleで「人工透析 東京」と検索した際に出てきた、156院の人工透析クリニックを調査。その中で新橋駅もしくは、品川駅を最寄り駅とする人工透析クリニックを3院選出。3院の中でも夜間透析に対応し、唯一最寄り駅から徒歩1分の距離にある「品川腎クリニック」を紹介します。(2023年7月20日調査時点)
人工透析の最終受付時間は18:00となっており、休診日は日曜のみ。夜間透析は22:00まで行うことが可能です。透析開始から終了まで、医師が対応。全台オンラインHDFになっており、長時間透析はもちろん腹膜透析もできるようになっています。場所は山手線の品川駅から徒歩1分。品川駅港南口からエスカレーターを降りて、すぐの場所にあります。
品川腎クリニックの医院情報
| 所在地 | 東京都港区港南2-6-10 三矢ビル5F |
|---|---|
| アクセス | JR山手線「品川駅」より徒歩1分 |
| 透析開始時間 | (1クール)7:40~8:15、(2クール)12:30~13:00、(3クール)17:00~18:00 ※土曜は17:00~17:20 |
| 休診日 | 日曜 |
| 電話番号 | 03-3458-9801 |
Googleで「人工透析 東京」と検索した際に出てきた、156院の人工透析クリニックを調査。その中で夜間透析を行っており、赤羽駅を最寄りとする「望星赤羽クリニック」を紹介します。(2023年7月20日調査時点)
月・水・金は22:30まで、火・木・土は21:30まで夜間透析を行っている望星赤羽クリニック。メディカルソーシャルワーカーと呼ばれる、患者さんの不安に寄り添うスタッフが在籍。透析に関する精神的・経済的な不安を、気軽に相談できます。ベッドは69床(2023年7月20日調査時点)用意しており、可能な限り多くの人に対応できるよう環境が整えられています。
望星赤羽クリニックの医院情報
| 所在地 | 東京都北区赤羽2丁目11番3号 砂田ビル1~4F |
|---|---|
| アクセス | JR京浜東北線「赤羽駅」より徒歩6分 |
| 透析時間 | (月・水・金)9:00~14:30、16:00~22:30 (火・木・土)9:00~14:30、14:30~21:30 |
| 休診日 | 日曜 |
| 電話番号 | 03-3902-0255 |
Googleで「人工透析 東京」と検索した際に出てきた、156院の人工透析クリニックを調査。その中で夜間透析を行っており、池袋駅から徒歩1分の距離にある「新線池袋クリニック」を紹介します。(2023年7月20日調査時点)
夜間透析の最終受付は18:00まで、透析自体は22:30まで対応しており、土曜日も診療に対応。I-HDF(間歇補充型血液濾過透析)と呼ばれる、従来の透析システムよりも、毒素の除去効率が良いとされている機械が導入されています。無料のWi-Fiサービスも用意されているため、透析中も自由にインターネットを使うことが可能です。
新線池袋クリニックの医院情報
| 所在地 | 東京都豊島区西池袋1-10-10 東武アネックスビル4F |
|---|---|
| アクセス | JR山手線「池袋駅」より徒歩1分 |
| 診療時間 | (月~土)9:00~、13:30~、15:30~ |
| 休診日 | 日曜 |
| 電話番号 | 03-5911-1250 |
沿線で選ぶ
透析クリニック









